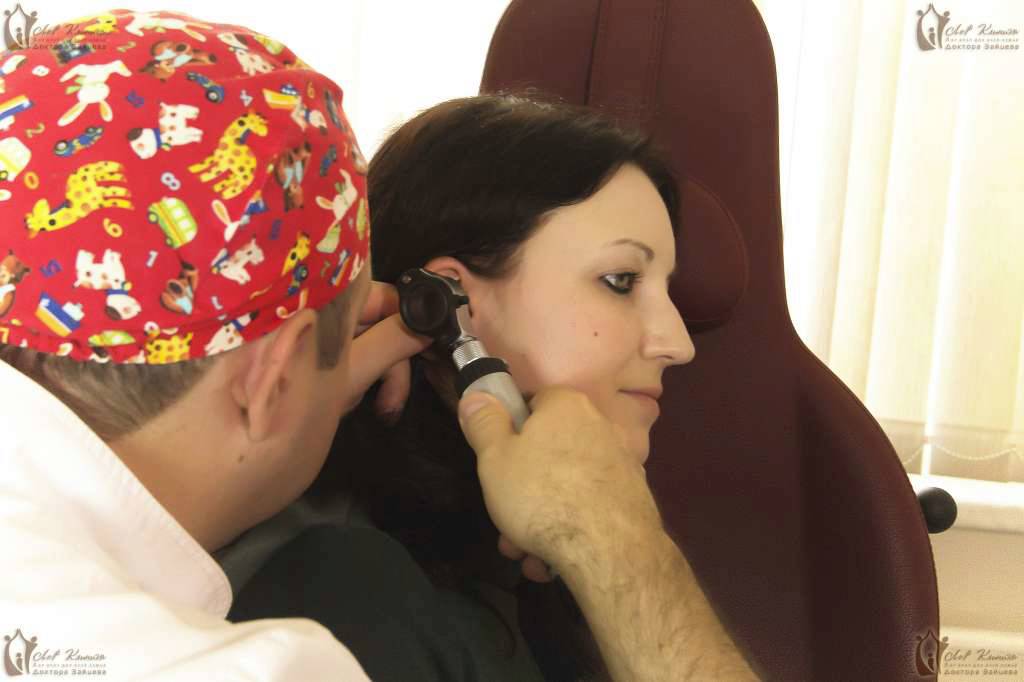
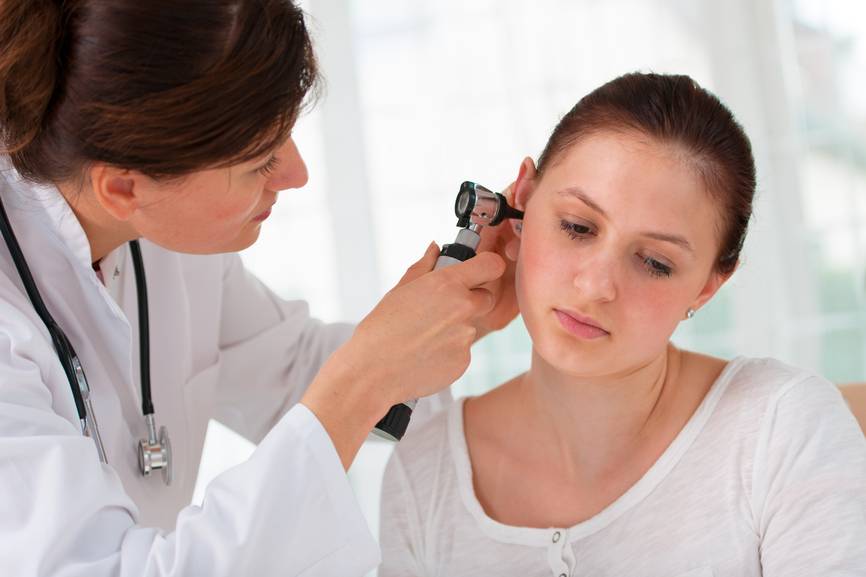
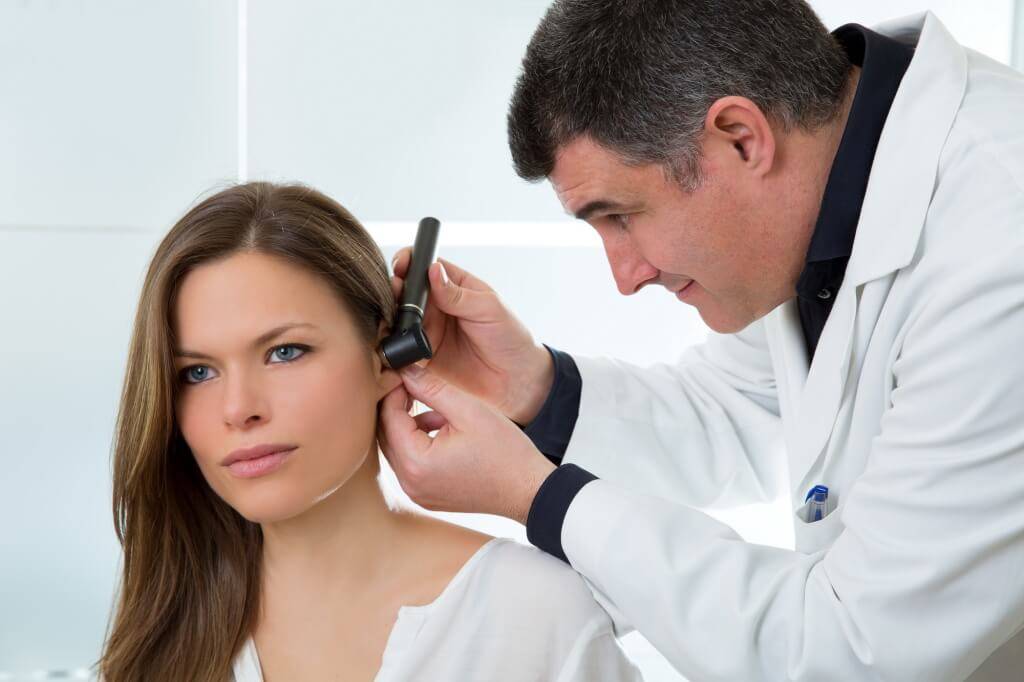
Как отличить отит от серной пробки?
Боль в ушах не всегда свидетельствует о развитии инфекции. Возможно, болезненные ощущения вызваны серной пробкой. В наружном ухе расположены специальные железы, вырабатывающие ушную серу – секрет, защищающий орган от болезнетворных бактерий. При нарушении работы желез сера становится слишком плотной и начинает накапливаться в ухе, что приводит к образованию пробки.
Долгое время накопление серы не причиняет никакого дискомфорта, но со временем пробка становится всё больше и может полностью перекрыть просвет слухового прохода. В результате человек испытывает ощущение заложенности в ушах.
Если пробка давит на барабанную перепонку, может появиться головная боль и тошнота. Но при этом пробка не приводит к повышению температуры тела и гнойным выделениям из слухового прохода (как это бывает при гнойном отите). Боль при пробке умеренная, не стреляющая, что также позволяет отличить её от инфекции.
Почему закладывает уши?
Заложенность ушей может возникнуть по самым разным причинам. Наиболее распространенные из них:
- Серная пробка. Ушная сера вырабатывается для создания естественной преграды частицам пыли и воде, которые могут попасть в уши. Иногда при неправильной обработке ушной раковины сера уплотняется, создавая пробку, и появляется чувство заложенности;
- Тубоотит, или воспаление евстахиевой трубы, которое развивается в результате неправильного промывания носа и длительного лечения насморка;
- Аллергические реакции, которые провоцируются сезонными или другими внешними раздражителями;
- Отит, когда, кроме заложенности, ощущается острая боль в воспаленном ухе;
- Хроническая тугоухость, которая вызывает чувство постепенной заложенности ушей и снижение уровня слуха;
- Инородные тела наружного слухового прохода и барабанной полости.
- Среди причин заложенности уха есть и серьезные заболевания, поэтому оставлять без внимания этот симптом нельзя.
Лечение болей в спине
Используется несколько методов лечения болей в спине. Невролог выбирает нужный способ, учитывая клинические особенности, уровень подвижности и образ жизни больного. Если болит спина, невролог назначает:
- физиотерапию;
- медикаментозную терапию;
- ЛФК;
- мануальную терапию;
- тракцию позвоночника (сухое или водное вытяжение);
- массаж;
- постизометрическую релаксацию мышц.
Только при отсутствии эффекта и ухудшении состояния специалист прибегает к хирургическим методам.
Рассмотрим вышеописанные методы более подробно.
Наиболее часто задаваемый вопрос – как лечить боль в спине в домашних условиях? Во время приступа до обращения к неврологу нужно максимально расслабить мышцы и быстро снять дома напряжение со спины. Для этого лучше лечь на живот на твердую поверхность, например, на пол. Через пару минут нужно перевернуться на бок и поджать колени к животу. Подобное упражнение снимет напряжение с позвоночника.
Следующий этап – соблюдение постельного режима, использование местных мазей с противовоспалительным эффектом. При острой боли рекомендуется сделать компресс и чередовать холод и тепло.
Обезболивающие лекарства при боли в спине
Если местные средства не облегчают состояние, стоит воспользоваться медикаментами.
При острой боли бригада скорой помощи ставит лечебную блокаду. Подразумевается укол в нервные точки обезболивающих средств. Они быстро расслабляют мускулатуру и снимают спазм.
Хроническую боль в спине снимает курс уколов витаминов В, прием миорелаксантов и нестероидных противовоспалительных препаратов и анальгетиков.
Физиотерапия при боли в спине
Усилить действие медикаментов помогают физиопроцедуры. Наиболее часто в неврологической практике используется:
- лазерная терапия;
- фонофорез;
- электрофорез с анальгетиками;
- УВЧ-терапия;
- магнитотерапия.
Также больные проходят курс акупунктуры, электронейростимуляции.
ЛФК
Врач ЛФК подберет упражнения при боли в спине. Гимнастика и легкая физическая нагрузка снимает напряжение, нормализует кровоток, укрепляет мышечный корсет. К занятиям приступают только во время ремиссии, когда боль отсутствует.
Распространенные упражнения:
- Лежа на спине и прижав лопатки к твердой поверхности, прижать колени к животу. Не отрывая спины, потянуть колени сначала влево, потом вправо.
- Ежедневно висеть на турнике или перекладине по несколько минут. Вытяжение увеличивает расстояние между позвонками, уменьшает сдавливание нервов.
- Встать на пол на коленях и руках. Держа руки прямыми, отвести таз назад и вниз. Упражнение считается успешно выполненным при касании пяток тазом.
- Поставить ноги на ширину плеч, а руки – на талию. Крутить тазом влево и вправо по кругу.
- Опереться на ровную стену, упираясь пятками, тазом, лопатками, плечами и головой. Стоять ежедневно в этой позе, каждый раз увеличивая время.
- Лежа на животе выгнуться таким образом, чтобы оторвать ноги, голову и грудь от пола.
- Лежа на животе вытянуть руки вперед, а ноги сомкнуть. Левую ногу поднять выше, стараясь держать ее прямо. Повторить упражнение на правую ногу. Каждое движение должно быть плавным, медленным. Боли и дискомфорта быть не должно.
Почему стреляет в ухе?
Острая стреляющая боль в ухе может быть симптомом инфекции, к резкой и сильной болезненности приводят такие заболевания, как:
- мастоидит – воспаление сосцевидного отростка височной кости, сопровождающееся скоплением гноя;
- наружный отит – воспаление наружной части уха, к которой относят ушную раковину, внешний слуховой проход и барабанную перепонку;
- средний отит – воспаление среднего отдела. Обычно развивается в качестве осложнения других ЛОР-инфекций: например, тонзиллита или ларингита;
- лабиринтит – раздражение внутреннего уха, вызванное попаданием в него вирусов или бактерий. Помимо сильной боли, больной может жаловаться на головокружение и потерю чувства равновесия.
Любая боль в ухе свидетельствует о патологических процессах, протекающих в нем. Хронические инфекции и не вылеченные травмы становятся причиной нарушения слуха. Чтобы избавиться от боли и не допустить развития тугоухости, рекомендуется записаться на прием к отоларингологу.
Классификация
Боль в ухе может быть постоянной и периодической. В первом случае человек все время ее ощущает, во втором уши болят наплывами, приступами. Также она может быть острой и ноющей.
Острая
Как правило, в этом случае ощущается сильная боль в ухе . Она сопровождается общей симптоматикой – головокружениями, повышением температуры, мигренью и слабостью. Болевой синдром может принимать разный характер:
- Пульсирующая боль в ухе – болевые ощущения то накатывают, то отступают, и частота этих перемен быстрая, как пульс.
- Стреляющая боль в ухе – зачастую проявляется периодически. Внутри ушного прохода или в глубине уха будто что-то постреливает.
- Колющая боль в ухе – как правило, имеет постоянный характер. Человек ощущает, будто в ухо колит острый предмет.
Как правило, такие состояния опасны для здоровья человека. Поэтому когда у него острая боль в ухе, первая помощь нужна незамедлительно.
Ноющая
Обычно ноющая боль в ухе ощущается менее мучительно, чем острая. Она может проявляться постоянно или периодически. В ухе будто что-то тянет, зудит и распирает. Нередко такая симптоматика наблюдается при переходе ушных болезней из острой фазы в хроническую. Избавиться от ноющей боли бывает довольно сложно – она преследует человека месяцами, прежде чем он вылечится.
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
- массаж;
- лечебная физкультура;
- иглорефлексотерапия;
- мануальная терапия;
- подводное вытяжение.
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.
Лечение болезней уха
Когда основное заболевание вылечено, а заложенность и шум в ушах не проходят, врач проведет дополнительное обследование слухового аппарата. Это визуальный осмотр и специальные инструментальные методы диагностики. В зависимости от причины патологии будут назначены лекарственные препараты и лечебные процедуры. После прохождения терапевтического курса в большинстве случаев заложенность уха проходит без последствий для пациента. Не допустить осложнений поможет своевременное обращение к специалисту.
Проконсультироваться о причинах заложенности ушей и записаться к специалисту вы можете, позвонив в нашу клинику или через форму на сайте.
Мануальная терапия и мышечно-тонические синдромы.
В норме мышечная масса должна составлять около 40% от массы тела (у мужчин чуть побольше, у женщин чуть поменьше) и все эти 40% находятся в постоянном тонусе (то есть готовы к сокращению) и в этих 40% массы тела находится 40% объема крови, которые должны циркулировать по сосудам. Попробуйте остановить кровоток пережав руку жгутом. Что произойдет? Рука посинеет и станет больно. Тоже самое происходит и с мышцами спины (на любом уровне). Сидячий образ жизни приводит к длительному статическому напряжению (мышцы, как дополнительный насос кровь не прокачивают), постоянные стрессовые ситуации (постоянная боевая готовность непонятно к чему) приводят к повышению тонуса мышц, как у спортсменов на старте (а старта всё нет, и это годами). В результате мышцы уплотняются, скорость кровотока снижается, обменные процессы замедляются (свежие питательные вещества не приходят к клеткам, а шлаки не уходят), возникает боль, на боль мышцы ещё сильнее сокращаются, и получается замкнутый круг. Кроме того, при длительном болевом синдроме рабочая мышечная ткань начинает замещаться соединительной тканью, которая превращает мышцу в связку с характеристиками верёвки, а не резинки. При этом уплотняется стенка мышечной клетки, снижается питание клетки, наступает её старение и, в конечном итоге, смерть. И так по всему телу. Картина страшная, но могу успокоить: это все длится годами. Остеохондроз та болячка от которой не умирают быстро (в отличии от спазма мышечных волокон в сердце), при остеохондрозе просто мучаются годами, забыв об легкости движения, хорошей работоспособности и хорошем настроении.
Спазмированные мышцы просто «корёжат» тело. В шее мышцы могут зафиксировать позвонки и ограничить повороты головы в какую-либо сторону, а смещённые позвонки могут пережать позвоночную артерию и снизить доступ крови в голову. В грудном отделе позвоночника от мышечного спазма происходит ограничение вдоха, и человеку всегда будет не хватать воздуха. А если зажмутся межрёберные нервы, то будет межрёберная невралгия (с межрёберными болями) и даже боль в сердце. При спазме поясничных мышц (самых мощных) позвонки просто сближаются друг к другу как домкратом. При этом расплющиваются межпозвонковые диски, выдавливая ядро диска как зубную пасту из тюбика или повидло из пирожка (именно так образуются межпозвонковые грыжи).
Многие пациенты говорят мне, что активно занимаются спортом, и у них нет сидячего образа жизни. Спорт – это хорошо. Активно работающие мышцы дополнительно прокачивают кровь, помогая сердцу. Но при этом тонус-то мышц повышается, мышечная масса растет. И активно работающие мышцы в конечном итоге всё равно укорачиваются и уплотняются. Растет и нагрузка на сухожилия, а в сухожилиях куча рецепторов контролирующих растяжение мышц, и при перегрузке сухожилий срабатывает защитный механизм, снижающий амплитуду движения. Особенно это заметно у плечевых суставов, когда, например, женщина не может завести руку за спину и расстегнуть лифчик, а мужчина не может быстро отвести руку назад перед ударом в боксёрскую грушу. Как мышцы не тренируй, но в теле нет ни одной мышцы, которая бы растягивала другие мышцы в достаточном объеме. Должна быть внешняя сила.
Растяжкой мышц как раз и занимается мануальная терапия. Мало того, на своих сеансах я обязательно делаю подготовительный массаж, чтобы мышцы разогреть, расслабить, убрать «сторожевой рефлекс». Никакой боли. Если больно – мышца защищается и сокращается, а если пациент 120 кг весом (были у меня такие) – то пока он хорошо не расслабится, ни один врач ему не поможет. Многие считают, что мануальный терапевт «вправляет позвонки». Попробуйте-ка «вправить» позвонок, который держит спазмированная мышца. Сначала он может быть и «вправится», но мышца опять утянет его обратно. Растяжка мышц направлена не только на снижение периферического сопротивления кровотоку, но и снижения сжимания скелета в целом. Кроме того, с помощью отдельных видов техник мануальной терапии можно расширить сосуды в мышцах и как бы дополнительно накачать мышцы кровью (сосудистая терапия без сосудистых препаратов).
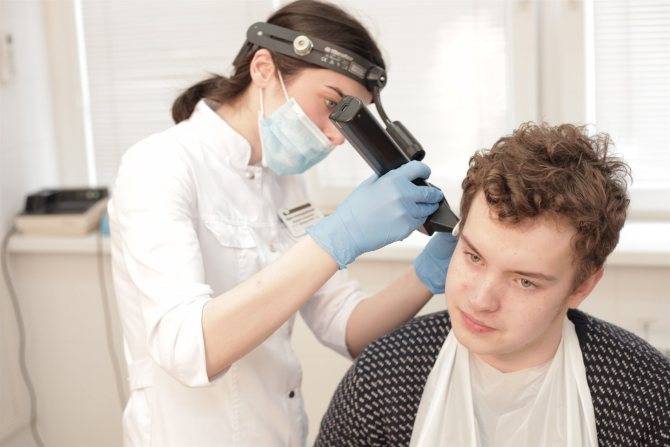
Что такое отит
Отит – это общее название для воспалительных процессов в области уха. Воспаление может быть острым либо хроническим, затрагивая различные отделы уха.
Если воспаление локализовано в ушное раковине и слуховом проходе до границы барабанной перепонки – это наружный отит, воспаление в барабанной полости – средний отит, если затрагивается область улитки, внутренняя часть уха – это внутренний отит или лабиринтит.
Эти патологии крайне болезненны, сопровождаются лихорадкой, нарушениями слуха, выделениями из наружного прохода. Кроме того, без лечения отиты могут угрожать тяжелыми осложнениями – тугоухостью или полной глухотой, парезом в области лицевого нерва, поражением костей или мозга.
Причины стрептодермии
Стрептококк относится к условно-патогенным бактериям, постоянно присутствующим на коже. В силу особенностей строения последней внутрь, сквозь кожу стрептококки проникнуть не могут. Но, стоит появиться ранке, ссадине, трещинке, ослабнуть иммунитету – путь открыт. У детей стрептодермия встречается чаще в силу несформированности иммунитета, у взрослых при его ослаблении после операции, тяжелой болезни или травмы. К основным причинам активности стрептококка относят следующие.
Повреждения кожного покрова. Малейшая ранка, царапина, ссадина, расчесанный комариный укус, не говоря уже о послеоперационных швах являются входными воротами для инфекции.
Гормональные нарушения. При нормальной работе эндокринной системы гормоны вырабатываются в нужном количестве, регулируя обмен веществ, рост и развитие организма, состояние здоровья в целом. Нарушение гормонального фона вызывает негативные изменения кожного покрова:
При дисфункции щитовидной железы – сухость, шелушение, повышенная чувствительность кожи;
При воспалении поджелудочной железы – бледность, явно различимая сосудистая сетка, длительно не заживающие раны;
При дисфункции яичников или яичек – повышенная сальность или вялость кожи, утрата упругости.
Все вышеперечисленные факторы способствуют частому травмированию кожи.
Изменение кислотно-щелочного баланса кожи (ph). В дерме расположены сальные железы, выделяющие вещества, участвующие в создании защитного барьера. Их соотношение с отмершим клетками определяет уровень ph. У здорового человека он колеблется в диапазоне 5,2-5,7 ед. При таких показателях формируется надежный барьер, эффективно защищающий от проникновения через кожу патогенных микроорганизмов. При нормальном ph быстро заживают порезы и ссадины, затягиваются ранки. Но резкое изменение показателей кислотно-щелочного баланса кожи кардинально меняет картину. Стрептококк быстро размножается при повышении уровня ph до 6-7,5 ед.
Предрасположенность к аллергическим дерматитам. Появление высыпаний, бляшек, ранок, зудящих пятен располагает к нарушению кислотно-щелочного баланса кожи, ее расчесыванию, нарушению целостности. Все это формирует благоприятную среду для размножения стрептококка.
Хронические заболевания. Нарушения в ЖКТ, эндокринной, сердечно-сосудистой системе, не сбалансированное питание, сильный и затяжной стресс, авитаминоз ведут к снижению иммунитета. Защищаться от внешних воздействий, в том числе, бактериальных, у организма просто нет сил.
Какими бы ни были симптомы стрептодермии, лечение должно быть комплексным – то есть, направленным на устранение очага, блокирование стрептококка и усиление иммунитета. При одновременном обострении хронических заболеваний, параллельно назначается лечение и по этому профилю
Важно устранить не только последствия активности стрептококка, но и ее причины.
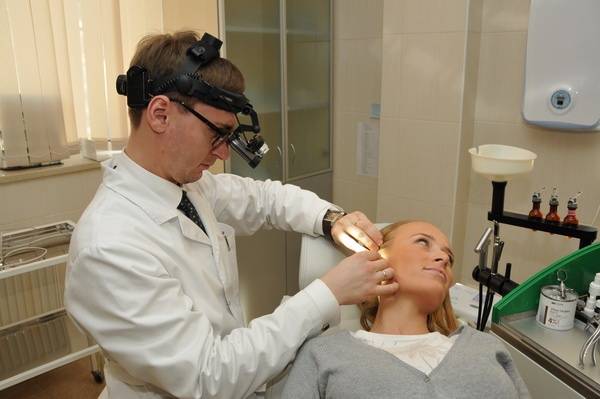
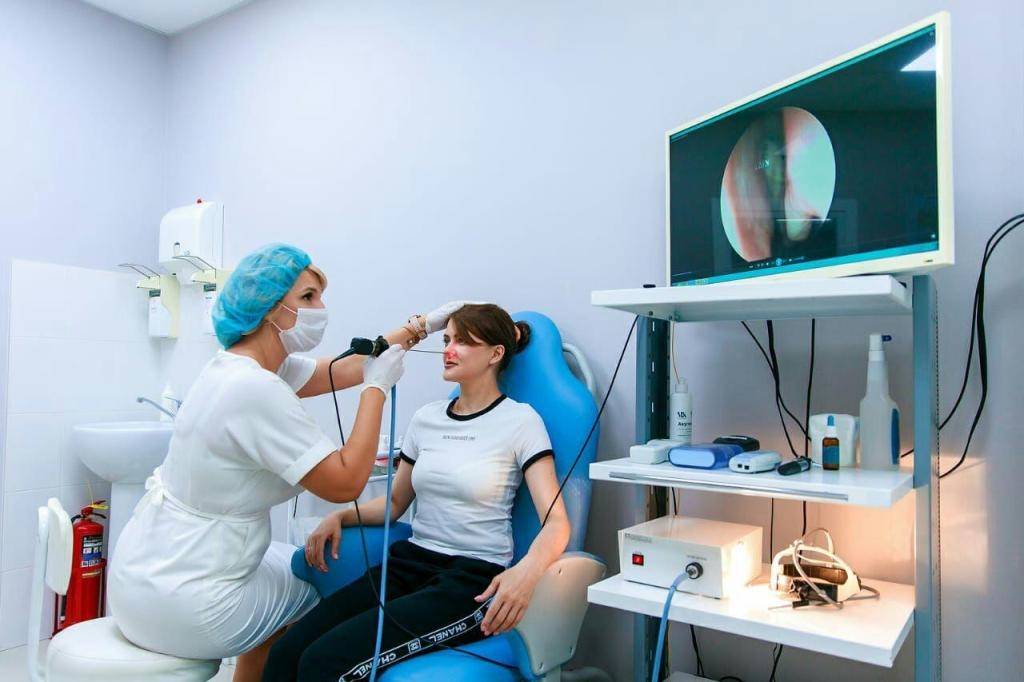
Методы диагностики
В Клиническом Институте Мозга проводится полная диагностика, которая рассматривает все возможные причины боли в правом ухе и правой части головы. Первичный прием проводит терапевт. На основании данных анамнеза (истории болезни), осмотра и опроса пациент получает направление к узкому специалисту. Для исключения заболеваний органа слуха либо околоносовых пазух необходима консультация отоларинголога, при наличии неврологической картины ‒ невролога. При повышенном артериальном давлении рекомендуется регулярное проведения плановых обследований у терапевта.
Для получения полной картины болезни назначается индивидуальная схема диагностики. Она может включать следующие этапы:
- общий и биохимический анализы крови ‒ покажет концентрацию лейкоцитов (индикатор воспалительного процесса), дефицит важных микроэлементов, а также уровень глюкозы;
- дополнительные анализы ‒ исследования для определения газового состава артериальной крови (для выявления гипоксии) и гормонов;
- МРТ и КТ ‒ наиболее точные и информативные способы оценки состояния головного мозга, назначаются при подозрении на новообразования, различные дефекты нервной ткани, патологические изменения сосудов;
- электроэнцефалография ‒ способ оценки биоэлектрической активности тканей головного мозга;
- УЗИ сосудов шеи и головы (допплерография) ‒ указывает на участки сужения артерий, нарушение кровотока и другие патологии;
- обследование у врача-отоларинголога для выявления заболеваний органа слуха.
По результатам диагностики можно назначить индивидуальную схему лечения
Важно пройти все этапы и провести необходимые анализы. В Клиническом Институте Мозга обследования проводятся на современном оборудовании, которое позволяет получить максимально точные результаты
Лечение отита дома
Ушные капли
В зависимости от формы и локализации воспаления уха назначаются различные по действию ушные капли. Капли, которые назначают при наружном отите, могут содержать ототоксичные антибиотики. При перфорации в барабанной перепонке ототоксичный препарат, попадая в барабанную полость, проникает и во внутреннее ухо, из-за чего человек может потерять слух.
Кроме того, капли для лечения наружного и среднего отита могут вызвать раздражающий эффект и усиление болевой симптоматики, когда попадают в полость среднего уха.
Поход в аптеку за средством «чтобы в ухе не стреляло» – неправильная и опасная тактика.
Важно помнить, что для каждого из видов отита есть свой спектр препаратов, который применим только для него. Поэтому первым делом необходимо обращаться к врачу, а самостоятельный поход в аптеку и самолечение создает высокий риск нежелательных последствий
Врач проведет диагностику и назначит комплексное лечение.
Прогревание уха
Проводить прогревания дома не рекомендуется, как и лечить другие лор-заболевания без консультации врача. Любое прогревание способствует усилению воспаления, а не снимает его. Распространенное самолечение фито-свечами тоже очень сомнительный метод, который часто наносит больше вреда здоровью, чем пользы.
Самолечение – это неправильно и опасно. Острые отиты дают много опасных осложнений, вероятность потерять слух, хронизацию процесса. Поэтому лечение стоит доверить врачу.
Диагностика
Чтобы выявить причину боли в спине, невролог назначает комплексное обследование. Для подтверждения воспалительного процесса он направляет больного на анализ крови. Если уровень лейкоцитов повышен, а скорость оседания эритроцитов увеличена, то подтверждается воспаление.
Для проверки состояния позвоночника незаменима аппаратная диагностика:
- Компьютерная томография. КТ показывает состояние костных тканей в трехмерном изображении. Назначается при подозрении на травмы, ушиб и перелом позвоночника.
- Магнитно-резонансная томография. МРТ визуализирует состояние позвонков, межпозвонковых дисков, спинного мозга, позвоночного канала. По снимкам отличается доброкачественная опухоль от онкологии, определяется степень сжатия нервных корешков, расстояние между позвонками.
- УЗИ сосудов шеи и головного мозга. Проводится в триплексном или дуплексном режиме для оценки проходимости кровотока по артериям и сосудам. Проверяется толщина стенок сосудов, наличие сужений и расширений. Назначается при частых головокружениях, головных болях, скачках артериального давления.
- Электромиография. Назначается для определения проходимости нервных импульсов по мышцам. Проводится при подозрении на стеноз, межпозвонковую грыжу, протрузию.
- Рентген позвоночника. Недорогой способ определения состояния костной ткани. Назначается при подозрении на искривление, спондилолистез, остеопороз и травмы позвоночного столба.
Что делать, если при простуде болят уши?
Ноющая боль в ушах может возникнуть на фоне простуды. Из-за близкого расположения ЛОР-органов, инфекция распространяется на соседние отделы: например, боль в горле часто сопровождается насморком, а ринит приводит к болезненному давлению в одном или обоих ушах. Почему так происходит?
При насморке воспаляются и отекают околоносовые пазухи. Это мешает нормальному выведению жидкости, слизь скапливается, в ней начинают активно размножаться бактерии. Постепенно раздражение затрагивает евстахиеву трубу, появляются ощущения неприятного зуда и давления на уши, возникает боль. Чтобы избежать этого, во время простуды необходимо использовать сосудосуживающие капли для носа: они восстанавливают нормальную вентиляцию в пазухах и снижают риск воспаления евстахиевой трубы.
Если вовремя обратиться к врачу и следовать назначенному лечению, боль в ушах при простуде быстро проходит. Но если вы уже выздоровели, а дискомфорт в органах слуха не прошёл, есть риск развития осложнений. В таком случае необходимо как можно скорее записаться к ЛОРу.
Как избежать болезней отдыхающих:
При попадании воды в ухо не используйте ватные палочки!
Постарайтесь вытряхнуть воду, подергав за ушную раковину,
промокните ватным тампоном или полотенцем,
немного просушите феном(теплой струей воздуха).
При сохраняющейся заложенности, появлении болей в ухе лучше сразу обратиться к врачу. На начальном этапе можно купировать воспаление каплями, при развитии отита необходима комбинированная (антибактериальная или противогрибковая) терапия.
Наружный диффузный отит часто носит рецидивирующий характер. В таком случае нужно постоянно беречь уши от попадания воды, пользоваться специальными берушами при купании.
Экссудативный средний отит (ЭСО)
— это воспаление среднего уха, при котором в барабанной полости накапливается экссудат — жидкость, которая затрудняет движение барабанной перепонки, что проявляется: заложенностью уха, снижением слуха, ощущением «бульканья» в ухе, при дальнейшем развитии – болями.
ЭСО может развиться при частом нырянии, с попаданием воды в нос, а затем через слуховую трубу — в среднее ухо.
Усугубляется это:
если есть насморк, заложенность носа, и вы не можете нормально отсморкаться и продуть уши после ныряния
перелетом на самолете за счет перепадов атм.давления, особенно при взлете и посадке.
Как избежать болезни отдыхающих
если вы отправляетесь на отдых не совсем здоровым, с насморком, избегайте ныряния, особенно на глубину, не занимайтесь дайвингом! Перед полетом на самолете заранее обратитесь к ЛОР-врачу, вам назначат лечение, чтобы избежать осложнений.
Помните, заболеть можно за 1 день, лечиться приходится гораздо дольше.
Баротравма барабанной перепонки
— возникает при резком и быстром повышении давления в наружном слуховом проходе. Происходит как правило, при нырянии с высоты. В результате может произойти разрыв барабанной перепонки, кровоизлияние в барабанную полость, или перепонку. Проявляется резкой болью в ухе, резким снижением слуха, шумом в ухе.
Если ухо стреляет, что делать и в домашних условиях чем лечить
 Боль в ушах — очень неприятный и болезненный симптом, а если ещё и стреляет, то жизнь становится невыносимой. Такую боль можно сравнить только с зубной, как от неё избавиться? Незамедлительно следует обратиться к врачу, только он вам даст правильный совет и поможет подобрать верное средство, чтобы начать правильно лечить заболевание.
Боль в ушах — очень неприятный и болезненный симптом, а если ещё и стреляет, то жизнь становится невыносимой. Такую боль можно сравнить только с зубной, как от неё избавиться? Незамедлительно следует обратиться к врачу, только он вам даст правильный совет и поможет подобрать верное средство, чтобы начать правильно лечить заболевание.
- Причины возникновения прострелов
- Проявление мастоидита
- Заболевание внутреннего уха
- Первая помощь
- Профилактика
Стреляет в ухе что делать? Прострелы начинаются тогда, когда кровь возле барабанной перепонки начинает продвигаться толчками. А не даёт нормально продвигаться ей жидкость, которая появляется во время воспалительного процесса и скапливается возле перепонки. Воспалительный процесс может возникнуть от разных заболеваний, поэтому обязательно нужно посетить отоларинголога, чтобы он поставил правильный диагноз. Самолечение может довести человека до осложнения, при котором возможна потеря слуха.
Как снять боль в ухе: 9 «кухонных» способов
Боль в ухе может начаться в самое неподходящее время и в самом неподходящем месте. Конечно, лучше всего проконсультироваться с врачом, но это не всегда возможно. Поэтому если ухо разболелось в выходной день или в середине ночи, идите на кухню и поищите лекарство там.

Безусловно, не стоит увлекаться самолечением и народными средствами, ведь они могут ухудшить ситуацию. Но когда врач далеко, а неприятные ощущения не дают спать, бабушкины рецепты тоже могут помочь. Разумеется, даже если какое-то из этих средств сняло боль полностью, во избежание рецидивов и осложнений обратитесь к врачу при первой возможности. Ушные инфекции требуют профессионального лечения.
К слову, если же вы страдаете от боли из-за перепадов давления или заложенности носа, эти простые и безопасные средства вам точно должны помочь.
Лечение
Консервативное лечение
При наружном или катаральном среднем отите лечение в большинстве случаев будет консервативным, но оно часто требует проведения процедур:
- туалет наружно слухового прохода при наружном типе заболевания;
- катетеризацию слуховых труб;
- продувание слуховых труб по Политцеру;
- пневмомассаж барабанной перепонки.
Все процедуры проводятся исключительно врачом.
Антибиотики в лечении
Если болезнь в начальной стадии развития, когда есть небольшая дисфункция слуховой трубы, то антибиотики не назначаются. В остальных случаях отит требует назначения антибактериальных препаратов. А в случае грибкового отита назначаются противогрибковые препараты, возможно, в сочетании с антибиотиками.
Хирургическое лечение
При необходимости хирургического лечения проводят парацентез или шунтирование барабанной перепонки, которое проводится при экссудативном или гнойном отите. Более сложные операции выполняются при осложнениях острых отитов, либо при их хронической форме. В большинстве случаев болезнь лечится консервативно, а хирургическое лечение выполняется строго по назначению врача.